がん患者さまは、がん自体の症状のほかに、痛み、だるさなどのさまざまな身体的な症状や、落ち込み、悲しみなどの精神的な苦痛を経験します。「緩和ケア」は、がんの診断時から治療期間を通じ終末期まで行われる身体的・精神的・社会的な苦痛を和らげるためのケアです。緩和ケアというと終末期医療を連想される方もおられますが、それだけではありません。がん告知によるつらさ、抗がん剤治療による吐き気やだるさ、手足の痺れなどの副作用が出現し、生活をする上での問題も生じてきます。これらの様々な苦痛(全人的苦痛)を緩和することは、がん治療継続のためにとても重要です。こういった苦痛に悩まされている方を支援することも緩和ケアの大切な役割です。また、ご家族も患者さまと同じようなつらさを感じるものです。緩和ケアは、患者さまとともにご家族を支援します。具体的には以下のようなものです。

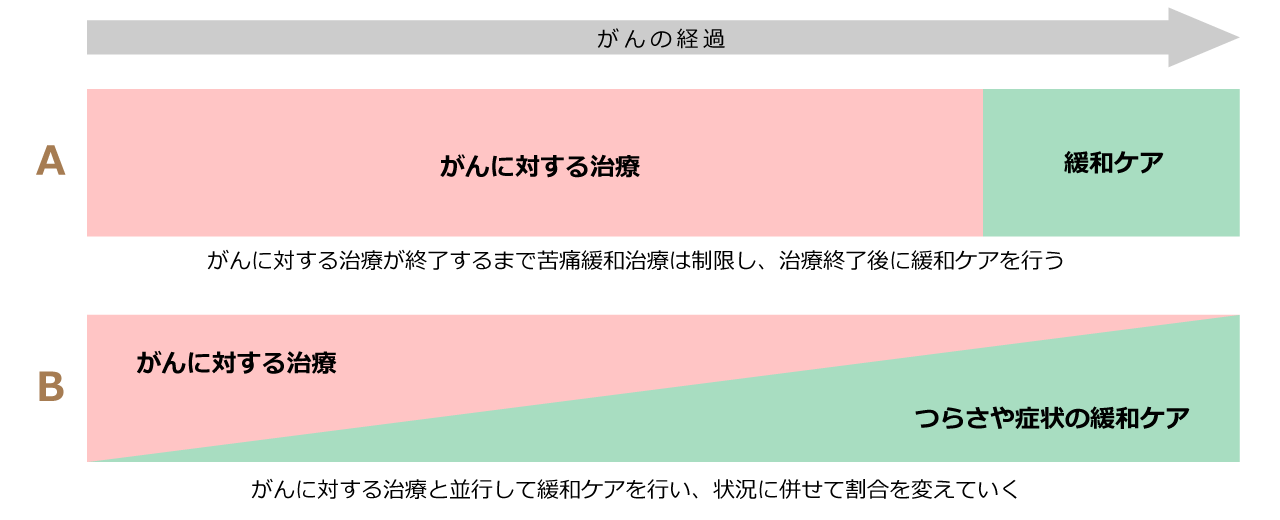
A:これまでの考え方 B:新しい考え方
がんやがん治療に伴う症状や苦痛が強く、症状を緩和することが必要な場合は緩和ケアが必要となります。苦痛を具体的に挙げると、身体的苦痛である痛み、倦怠感、体力低下、呼吸困難、せん妄など、精神的苦痛として適応障害、抑うつ、不安、せん妄などがあげられます。そのほかにも社会的苦痛として仕事や経済的問題、家族関係、療養の場の選択などがあり、スピリチュアリテイーとも言われる人生の意味や目的に関する苦痛も人生において大切なものを失う苦痛と言えます。
そのすべての苦痛を全人的苦痛と言って、緩和ケアにおいては患者さんやそのご家族とともに解決あるいは軽減の方向を模索します。がんと闘うがん医療においては、後方支援的なサポートをするのが緩和ケアの役割です。現在では、緩和ケアは、がんの診断時から開始され、治療中や治療終了後、終末期を通じて行われる医療と考えられています。
これらがんの症状の中でも最も多いのが疼痛です。緩和医療科では難治性疼痛に積極的に取り組んでいます。医療用麻薬の中でも強力な鎮痛作用を持つメサドンの導入や、神経ブロック(*)を駆使して鎮痛を図るなど行ったうえで、在宅移行を推し進めています。痛みはがん症状の中でも早期よりきたしやすい症状なので鎮痛できると生活の質が向上します。
また難治性腹水治療にも積極的に取り組み、腹水濾過濃縮再静注法を悪性腹水にも取り入れています。
(*)神経ブロック
がん患者の痛みのコントロールは麻薬などを用いた薬物療法が中心です。しかし、骨転移による痛み、神経系組織へのダメージ、筋・筋膜性疼痛などでは麻薬のみではコントロールしがたい痛みが生じることがあります。神経ブロックを含む薬物療法以外の手段が必要となります。当科には2022年4月ペインクリニック専門医が赴任し、神経ブロック施行が可能となりました。神経ブロックの適応や施行時期については個別の対応が必要となるため、適応・予想される効果や安全性について知りたい場合は、ご遠慮なく当科にご相談ください。
がん患者さんは、がん自体の症状のほかに、痛み、倦怠感などのさまざまな身体的な症状や、落ち込み、悲しみなどの精神的な苦痛を経験します。「緩和ケア」は、がんと診断されたときから行う、身体的・精神的な苦痛をやわらげるためのケアです。緩和ケアというと終末期医療を連想される方もおられると思いますが、それだけではありません。がん告知による衝撃や抗がん剤治療による吐き気、だるさ、手足の痺れなどの副作用が出現し、これらの様々な苦痛(全人的苦痛)緩和することは、がん治療継続のためにとても重要ですし、また、それを支援するのも緩和ケアの大切な役割です。
がんの症状の中でも最も多いのが疼痛です。緩和医療科では難治性疼痛に積極的に取り組んでいます。医療用麻薬の中でも強力な鎮痛作用を持つメサドンの導入や、神経ブロックを駆使して鎮痛を図るなど行ったうえで、在宅移行を推し進めています。痛みはがん症状の中でも早期よりきたしやすい症状なので鎮痛できると生活の質が向上します。また悪性腹水に対して腹水濾過濃縮再静注法による治療を行っています。神経ブロックの適応を知りたい場合や腹水治療を希望される場合は、緩和医療科にご相談ください。
各種がんおよび慢性心不全で、症状緩和あるいは緩和ケアを必要とされる方を対象としています。
当院は地域のケアマネージャー、在宅医、訪問看護師、介護職員と連携しており、 住み慣れた自宅・地域で過ごしながら、緩和ケアを受けることができるチーム医療を提供しています。緩和ケアチームは医師、看護師、薬剤師、社会福祉士、管理栄養士、公認心理士、理学療法士といった専門職から成ります。このようなチームが主治医や担当看護師と連携し、緩和ケアを必要とする患者さん・ご家族の診察やケアの支援を共に取り組みます。
具体的には治療を受ける過程での以下のようなお困り事に対応しております。
主治医の診療に加えて、緩和ケアチームの診療を受けていただくので、主治医が変わることはありません。
緩和ケアチームの診療は、主治医から勧められることもあります。患者さんやご家族が希望することもできます。お困りごとがあるときには、緩和ケアチームに相談することができます。ご不明な点は主治医や看護師にご相談ください。
| 緩和医療科医師 | 池田 和代(緩和医療認定医) |
| 精神科医師 | 松山 雅 阪本 亮(非常勤) |
| がん性疼痛看護認定看護師 | 野田 順子 |
| がん看護専門看護師 | 小林 久希 |
| 薬剤師 | 辻田 早紀 叶 真央 |
| 管理栄養士 | 佐治 利章 |
| 公認心理師 | 渡邉 有香 |
| 医療ソーシャルワーカー | 黒川 優 |
| 理学療法士 | 野口 勝司 |

当院の緩和ケアチームは、厚生労働省が定めた「施設基準」を満たして活動しています。外来では、月1回「外来緩和ケア管理料」または「がん患者指導管理料」が算定されます。入院中は、「緩和ケア診療加算」が算定されます。尚、この費用には健康保険が適用されます。
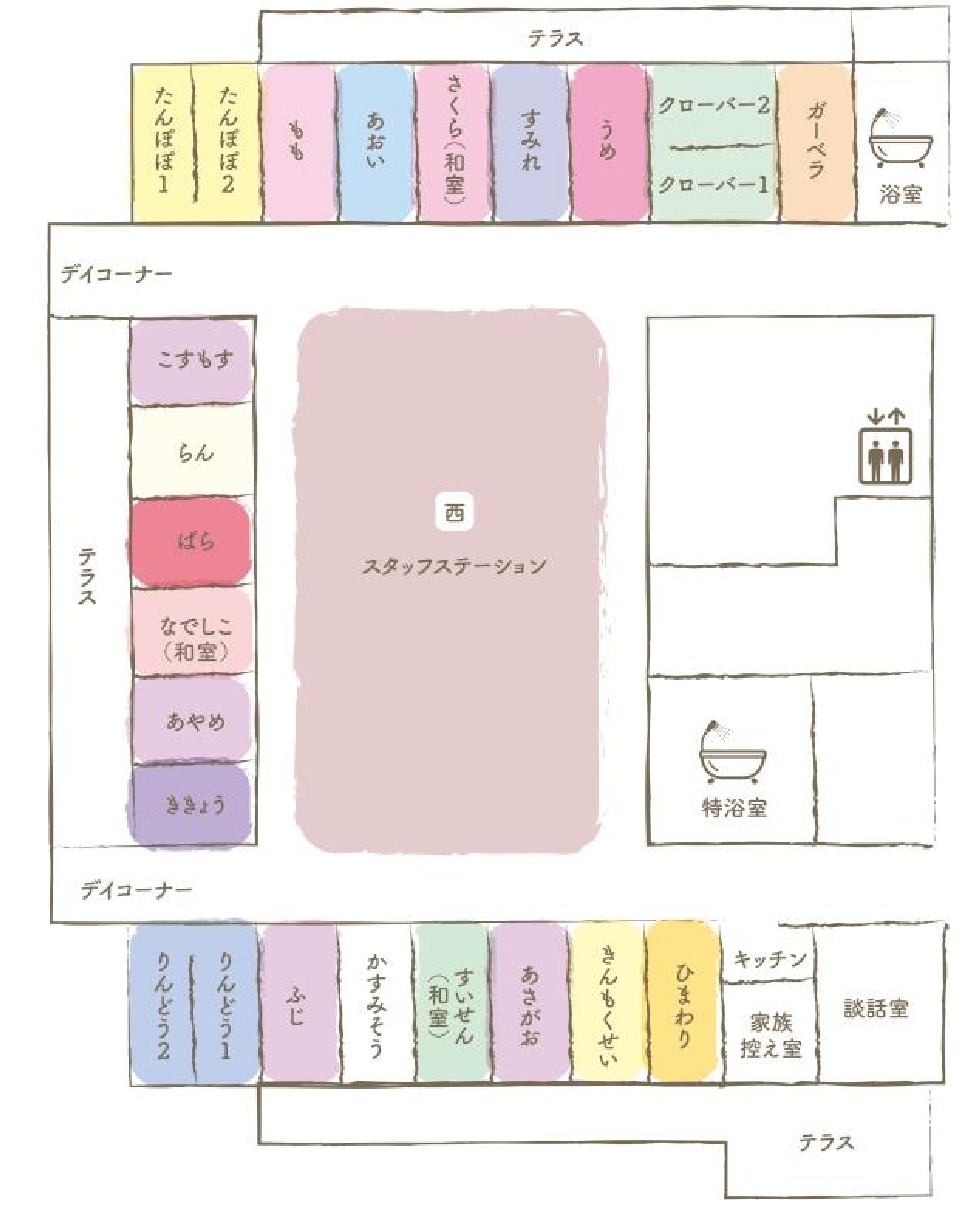
当院の緩和ケア病棟は24床からなり、日当たりのよい屋外庭園が隣接しております。家族室、談話室、調理室も設けており、自宅に近い環境づくりを目指しています。あらゆる時期のがん患者さんに利用していただきたいと思っています。
管理栄養士協力による松花堂弁当(1回/月)や病棟イベント(1回/月)での季節にちなんだ軽食は、目でも楽しめるような工夫がなされています。その他、ボランティアの方によるお茶会(1回/週)やアロマトリートメント(2回/月)、ご家族を対象とした語らいの場『家族サロン』など、緩和ケア病棟ならではの取り組みも充実しています。
(注:ボランテイア活動については新型コロナウイルス感染症対策として現在休止しております)
また、病状や症状が落ち着いたら、患者さんが住み慣れた環境での療養を選択できるよう支援させていただいています。地域の医療機関との連携を密に、切れ目のない緩和ケアが受けられるように調整させていただくことが、患者さんやご家族の安心に繋がると考えています。
個室:洋室15室 和室3室 2人部屋:洋室3室(24床)。
対象者:
面会:24時間可能(注:面会については新型コロナウイルス感染症対策として現在一部制限しております)
当院の緩和ケア病棟は、厚生労働省が定めた「施設基準」を満たしています。「緩和ケア病棟入院料」が加算されます。尚、この費用には健康保険が適用されます。
室料
個室:7,150円(和泉市在住)/ 9,295円(和泉市外在住)
2人部屋:無料