糖尿病診療
糖尿病はインスリンの作用不足のため高血糖が続く状態です。
糖尿病を適切に治療しないと様々な合併症が生じます。
糖尿病は患者さんの病態や生活状態により、治療法(治療薬)を適切に選択する必要があります。下記のような様々な状態を評価して患者さんに合った個別栄養指導と治療を行っています。
*病型:1型糖尿病、2型糖尿病
*インスリン分泌能/インスリン抵抗性
*急性合併症:高血糖昏睡、感染症
*慢性合併症:網膜症、腎症、神経障害、動脈硬化
糖尿病の慢性合併症は細小血管障害(腎症、神経障害、網膜症)および動脈硬化であり、主に血管障害の障害であるため併存する高血圧、脂質異常症(高脂血症)の治療も必要です。
糖尿病合併症は糖尿病を良好にコントロールすることで予防できます。
当科の糖尿病診療の特徴
当科では、医師、看護師、管理栄養士、薬剤師、理学療法士などのメディカルスタッフで構成する糖尿病チームとして糖尿病患者さんの診療を行っています。
また、下記の診療機器を用いて的確な診断し、適切な糖尿病コントロールを行っています。
当科の糖尿病の治療/合併症診断機器
2)動脈硬化検査:血圧脈波測定装置、頸動脈エコー
3)神経障害診断:心臓自律神経検査(CVR-R)、神経伝導速度
4)持続血糖測定
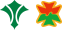
当院では、必要に応じ持続血糖測定器(FGM)を用いて、日常生活中の血糖値を評価します。1日中血糖を測定し、糖尿病治療中の患者さんの低血糖や高血糖を評価出来ます。特に、薬物治療中の患者さんの血糖評価と治療に有用です。写真1のような小さな測定器を腕に付けるだけで血糖測定が出来ます。
結果は図のように24時間の血糖変化が記録されます。

写真1
図
5)インスリンポンプ治療
通常のインスリン注射でコントロールが困難な患者さん(特に1型糖尿病)には、インスリンポンプ(写真2)による治療を行います。基礎インスリン注入量をプログラムしておき、自動的にインスリンが注入され、糖尿病コントロールの改善が期待できます。
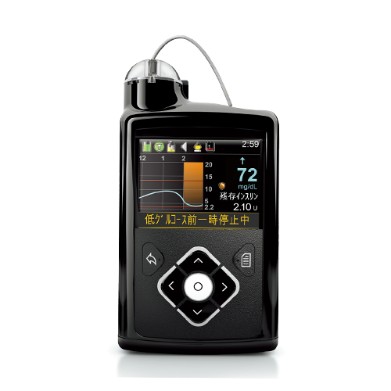
写真2
糖尿病チームによる診療
糖尿病治療は医師、看護師だけでなく、他の医療スタッフと共に糖尿病チームを組織して診療に当たっています。
医師、看護師、薬剤師、管理栄養士、薬剤師、理学療法士、医療ソーシャル・ワーカー(MSW)が糖尿病チームの中心メンバーです。糖尿病チームで患者さんの教育と療養指導と入院患者さんの診療、指導を行っています。
中心メンバーの役割
栄養指導 (管理栄養⼠)、フットケアと生活指導 (看護師)
インスリン⾃⼰注射指導 (薬剤師・看護師)
⾎糖⾃⼰測定指導 (薬剤師、看護師)
運動療法指導 (理学療法⼠)
社会サービスの紹介、在宅療養生活の支援(MSW)
糖尿病教室(教育入院)、勉強会 (全職種)
糖尿病勉強会/教育入院
入院患者さんを対象として糖尿病チームの中心メンバーが下記の表のように糖尿病療養の勉強会を行っています。
糖尿病勉強会予定(糖尿病教室)
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 | 「無理のない糖尿病食のポイント」 (管理栄養士) |
||||
| 午後 | 「糖尿病と上手に付き合おう」 (医師) |
「糖尿病の薬~効果を上げる・副作用を防ぐための注意点~」 (薬剤師) |
「運動で血糖値を下げる」 (理学療法士) |
「フットケアとシックデイ、低血糖について」 (看護師) |
「まとめ」 (医師) |
※ 表の勉強会とは別に、全ての糖尿病患者さんに個人栄養指導を行っています。
これらの勉強会に加え、血液検査、蓄尿検査、心電図(CV-RR)、血圧脈波検査(ABI)、頸動脈エコー、胸腹部CTなど各種検査を必要に応じて行っています。
教育入院の勉強会も糖尿病チームのメンバーで行っています。

糖尿病チームによる診療
外科系診療科、腫瘍内科等に入院中の糖尿病患者さんの治療は、主治医の依頼により糖尿病チームで担当しています。手術前後(周術期)、化学療法(抗がん剤治療)中の糖尿病コントロールに際して、禁食(絶食)期間、投与薬剤(特にステロイド、免疫抑制薬等)、輸液のカロリー、全身状態などを糖尿病チームとして把握して遅滞なく適切な糖尿病治療を行うように対応しています。周術期、化学療法中の患者さんの栄養管理は非常に重要ですので、栄養サポートチームと協力して適切な栄養摂取量を確保した上で、血糖コントロールを行います。チームの理学療法士により、リハビリ、運動療法を行うことにより体力回復、糖尿病改善と早期退院を目指します。
糖尿病チームは、週1回カンファレンスを行い、患者さんの治療、療養指導を検討しています。