脳腫瘍(悪性脳腫瘍)
当院で治療する悪性脳腫瘍は、神経膠腫、転移性脳腫瘍と脳原発悪性リンパ腫などがあります。それぞれの脳腫瘍について述べたいと思います。
Neuroinfo Japan 脳神経外科疾患情報ページ もご参照ください。
悪性神経膠腫(グリオーマ)
脳には大きく神経細胞と神経膠細胞(グリア細胞:脳の骨組みを作り土台となる細胞)があります。ほとんどの場合、神経膠細胞ががんとなり増殖します。脳へ浸潤(しみ込んでいる)するため、正常脳との境界がわかりにくくなります。4段階の悪性度があり、とくに、グレード4のものはきわめて悪性度の高いものになります。
頭部検査はCT検査、MRI検査などを行います。造影剤を使用した検査でより正確に病変が診断できます。
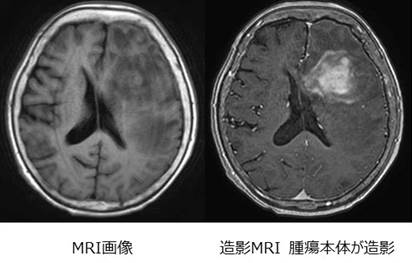
悪性グリオーマは手術、放射線、抗がん剤を組み合わせて治療を行います。開頭手術は全摘出が望まれますが、正常との境界がわかりにくく、さらに言語・運動領域など大切な部位に浸潤していると、全摘出できないことが多くあります。
手術は術中に病理検査室で腫瘍の種類を確認します(より正確な診断は7-14日程度かかります)。なるべく手術後の麻痺が起きないように、頭皮や脳表から運動機能などのモニタリングを行います。
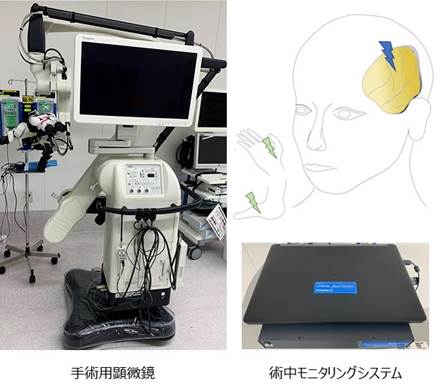
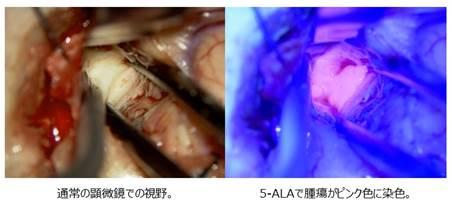
また、5-アミノレブリン酸(5-ALA)という薬剤を使用しています。顕微鏡のもとでこの薬剤を使用すると、腫瘍がピンク色に光るため、不明瞭な腫瘍と正常脳の境界がわかりやすくなります。
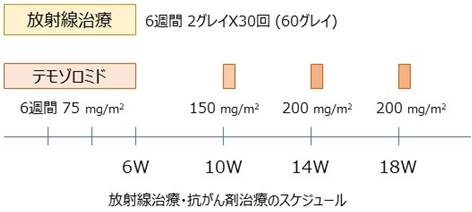
術後は悪性度にもよりますが、ほとんどの場合放射線治療や抗がん剤治療が必要になります(全身状態を考慮して行います)。放射線治療は照射量を緻密に調節した強度変調放射線治療などを行います。これにより病変へ放射線を集中し、周囲の正常組織への照射を少なくすることが可能です。
抗がん剤はテモゾロミドの内服やベバシズマブの点滴などによる治療を行います。
転移性脳腫瘍
転移性脳腫瘍は肺がん・乳がん・大腸がんなどからの転移が多く、呼吸器外科・乳腺外科・消化器外科・婦人科・泌尿器科・腫瘍内科・血液内科・放射線治療科など複合科での治療が必要になります。転移性脳腫瘍は遠隔転移であり、ほとんどの場合放射線治療や原発巣に対する抗がん剤治療が優先されます。そのため、がんセンターとしての総合的な医療が重要となります。
脳神経外科では、外科的な摘出術、生検術(部分摘出)を行うことがあります。転移性脳腫瘍が症候性(麻痺などの症状がある)で大きな病変の時(原則1つの病変)や、原発巣が不明で転移性脳腫瘍が疑われる時などです。しかし、転移の場合は血流にのってがん細胞が流れてくるため、ほとんどが多発性の病変となります。そのため、手術単独で根治できることは少なく、放射線・抗がん剤を組み合わせた治療が必要となります。
脳原発悪性リンパ腫
脳原発悪性リンパ腫は、開頭腫瘍生検術による確定診断が必要となります。術中の病理検査で悪性リンパ腫の診断がついた場合は、全摘出することはありません。浸潤していることと、放射線治療・抗がん剤治療で腫瘍の縮小が期待できるからです。抗がん剤治療は血液内科と連携し、大量メトトレキサート療法などを行います。
症状・特徴
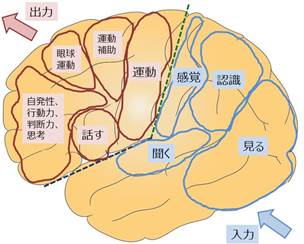
脳腫瘍による症状は、その発生する場所に変化します。ろれつ障害、ことばが出ない(失語)、一側の腕・足が動きにくい、などは気がつきやすい症状です。脳の半分より前の部分(前頭葉)が運動系です。上記の症状は運動系(前頭葉)の症状です。脳の後ろの部分(頭頂葉、側頭葉、後頭葉)は感覚系です。言葉を理解する、認識(対側空間や対側半身の認知機能)、見るなどです。前頭葉の症状(麻痺)に比べると気が付きにくい症状です。ほとんどの方は、左半球に言語をつかさどる場所があり、右半球の病変に比べると、日常生活が障害されやすくなります。
腫瘍本体だけでなく、腫瘍周囲のはれ(浮腫:ふしゅ)による圧迫によっても症状がでます。また、脳が刺激されるため、けいれん発作の起こることがあります。
当院ならではの取り組み
癌の治療では、外科的摘出術・放射線治療・抗がん剤治療のそれぞれが重要な要素となります。脳腫瘍は、脳神経外科単独での治療は難しく、より専門性に特化した多くの診療科のサポートが必要となります。当院は診療科の多い医療センターであり、集学的な治療が可能です。
また、施設内で放射線治療が可能であり、定位放射線治療、強度変調放射線治療、全脳照射など、腫瘍に合わせて治療法を選択しています。
抗がん剤治療は、腫瘍内科・血液内科などの専門診療科と連携を行っています。治療に際しては副作用が出ることも多く、専門的な対処が必要となります。
外来治療や自宅生活のサポートを、地域連携室、メディカルソーシャルワーカーを介して積極的に行い、なるべく長期間、安心した自宅生活を過ごせるように心がけております。